ХРОНИЧЕСКИЕ СИНУСИТЫ – ХРОНИЧЕСКИЙ ФРОНТИТ
ХРОНИЧЕСКИЕ СИНУСИТЫ возникают в результате затяжного течения или частого повторения острого процесса под влиянием различных общих и местных неблагоприятных факторов, таких, как понижение реактивности и общее ослабление организма, нарушение оттока из пазух, искривление носовой перегородки, а также заболевания зубов.
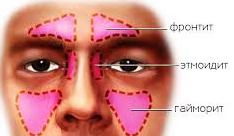
В зависимости от локализации различают:
Гайморит — воспаление слизистой оболочки верхнечелюстных или гайморовых пазух;
Этмоидит — воспаление клеток решётчатого лабиринта;
Фронтит — воспаление лобной пазухи;
Сфеноидит — воспаление клиновидной пазухи.
Также выделяют моносинусит (заболевание какой-либо одной пазухи), полисинусит (в воспалительный процесс вовлечено несколько пазух) и пансинусит (все пазухи).
О синусите говорят, что он хронический, когда воспаление длится уже более 3 недель.
Наиболее частой причиной перехода острого фронтита в хронический является стойкое нарушение проходимости лобно-носового канала, понижение реактивности организма, особенно после общих инфекционных заболеваний.
Способствует этому гипертрофия средней носовой раковины, значительные искривления носовой перегородки, узость и изогнутость лобно-носового канала, полипозный процесс в полости носа.
В большинстве хронический фронтит сочетается с хроническим этмоидитом (воспаление пазух решетчатой кости).
Острое воспаление лобной пазухи переходит в хроническое, если оно продолжается более полутора месяца.
Проявления и жалобы зависят от характера заболевания.
В период ремиссии жалоб со стороны носа может не быть.
В большей части случаев заболевание вызывает частую головную боль в области лба, из носа почти постоянно поступает отделяемое, часто имеющее неприятный запах, нарушено носовое дыхание и обоняние.
При риноскопии обнаруживается чаще слизисто-гнойное, но может быть и слизистое или только гнойное отделяемое. В ряде случаев оно бывает обильным иногда скудным.
Полипозный, серозный и катаральный процессы обычно сопровождаются жидкими светлыми отделяемыми.
Слизистая оболочка наиболее изменена в области переднего конца средней раковины и на противолежащем участке носовой перегородки – гиперемирована, утолщена, отечна.
Пальпация стенок лобной пазухи чаще болезненна. У внутреннего угла орбиты нередко возникает болезненная припухлость.
В некоторых случаях закупорка носового канала при отсутствии микрофлоры в пазухе приводит к скоплению отделяемого и образованию мукоцелия, содержимое которого составляет из секрета слизистых желез, бокаловидных клеток, лимфы.
При наличии инфекции нарушение оттока из пазухи может привести к образованию субпериостального абсцесса, формированию гнойного хряща, обычно на нижней стенки, чаще ближе к внутреннему углу глаза.
При выраженной симптоматике заболевания диагностика трудностей не вызывает.
Когда картина остается неясной, прибегают к зондированию или трепанопункции лобной пазухи. Результаты их, включая данные контрастной рентгенографии, как правило, помогают установить правильный диагноз.
При отсутствии местных и общих осложнений лечение фронтита необходимо начинать с консервативных мер. Основными из них являются обеспечение оттока секрета из пазухи с помощью вливания сосудосуживающих капель в нос, а также зондирование пазухи с отсасыванием содержимого, промывание и введение в нее антибактериальных препаратов.
При хроническом гнойном фронтите без полипозных изменений возможно назначение УВЧ или микроволновой терапии. В тех случаях, когда в области среднего носового хода имеется гипертрофия, затрудняющая отток из пазухи, следует произвести с целью освобождения носового отверстия лобно-носового канала от излишней ткани, что улучшит ее проходимость.
